一 、适用范围
参加西安市基本医疗保险的城镇职工和城乡居民(以下简称 “参保人员”)
二、病种范围和年度限额
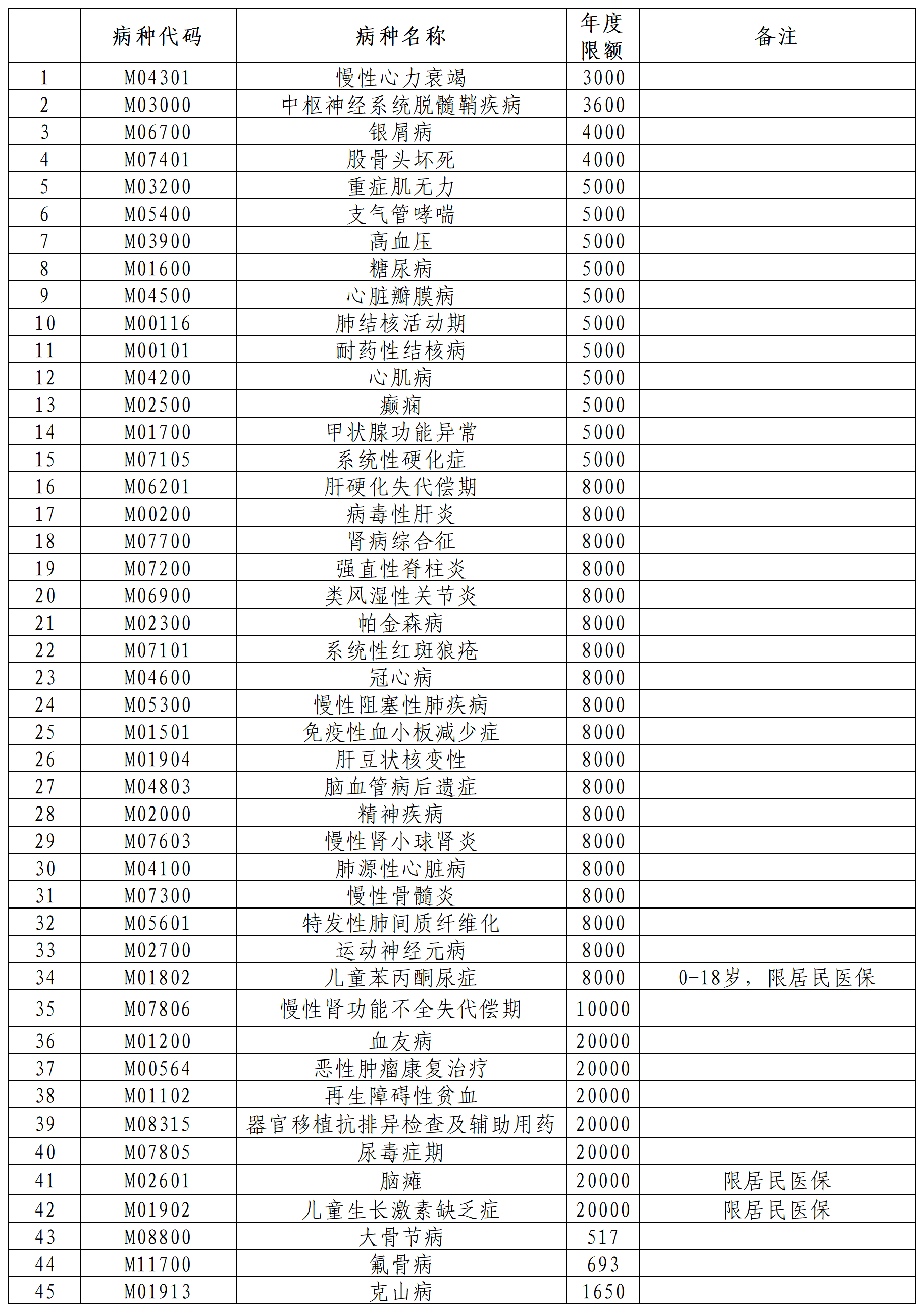
三、补助办法
(一)限额管理
1.一个自然年度内,参保人员由医保统筹基金支付的门诊慢性病费用计入基本医疗保险统筹基金年度最高支付限额内管理。
2.门诊慢性病补助标准按认定病种年度限额确定,认定多个门诊慢性病病种的,补助标准按最高的病种年度限额确定。
3.初次认定病种支付限额为该病种年度限额月平均值乘以剩余月份数取整确定。
4.省内参保转移至我市人员,我市有同病种的,其门诊慢性病身份同步转移,直接享受门诊慢性病待遇。转入我市后病种支付限额按照我市同病种年度限额月平均值乘以剩余月份数取整确定。
(二)起付标准和支付比例
1.自2026年1月1日起,城镇职工门诊慢性病起付线由700 元降至600元,支付比例由70%提高到80%。
2.城乡居民门诊慢性病起付线350元,支付比例为65%。肺结核活动期、耐药性结核病支付比例为70%。
3.大骨节病、氟骨病及克山病起付线为零,支付比例为70%。
四、资格认定
(一)定点医疗机构直接认定
参保人员门诊慢性病初次资格认定,由二级甲等及以上定点医疗机构一站式办理。
参保人员患有病种范围内的慢性病,在二级甲等及以上医院 住院治疗的,出院后在该院医疗保险办公室(简称医保办)领取 并填写《西安市基本医疗保险门诊慢性病申请鉴定表》(见附件 1),由两名相关专业医师(其中副主任医师不少于1名)根据 《西安市基本医疗保险门诊慢性病病种鉴定标准》进行鉴定并签名,医保办对鉴定信息进行确认,并上传至医疗保险经办机构。认定时限不超过20个工作日。
(二)医保经办机构申报认定
1.认定范围。驻外人员、未在定点医疗机构办理资格认定的参保人员。
2.复审认定。复审病种认定通过后待遇享受期为2年,待遇享受期满前三个月开始进行复审认定。复审病种包括:甲状腺功 能异常、癫痫、免疫性血小板减少症、病毒性肝炎、结核活动期、 耐药性肺结核、儿童生长激素缺乏症。紫癜性肾炎、骨髓增生异 常综合症、巨趾症的原保障对象,继续执行原复审政策。
3.办理流程。参保人员持申请资料(见附件2)并填写《西安市基本医疗保险门诊慢性病申请鉴定表》经参保单位(城镇职工)或社区(城乡居民),提交到参保所属医保经办机构进行资格认定。
(三)资格认定信息查询
参保单位医保经办人员可通过陕西医保公共服务平台、各级医疗保险经办机构自助查询机查询本单位参保人员认定通过信息。参保人员可通过定点医疗机构医保办、各级医疗保险经办机构自助查询机查询本人认定通过信息。
(四)待遇享受
1.初次申报门诊慢性病资格通过后,于认定通过次月起享受门诊慢性病补助待遇。复审认定通过后,继续享受门诊慢性病待遇。
2.病种视神经萎缩、骨髓增生异常综合征、巨趾症、紫癜性肾炎、低磷性佝偻病、高血压合并脑出血、阿尔茨海默病不再新增保障对象,已保障对象按原政策继续享受待遇。
五、费用结算
(一)定点医药机构直接结算
参保人员持医保电子凭证或社保卡,到门诊慢性病定点医药机构,发生的与认定病种相关的医药费用可直接结算。统筹基金支付部分由医疗保险经办机构与定点医药机构进行结算;个人自付部分由参保人员直接与定点医药机构结算,参保职工可使用个人账户支付。
(二)医保经办机构结算
参保人员因异地就医等特殊原因,未在定点医药机构直接结算的门诊慢性病费用,于次年1月1日至6月30日,由参保单位(城镇职工)或社区(城乡居民)将资料(附件3)申报到医保经办机构进行报销。
六、管理要求
(一)门诊慢性病实行费用限额和用药量管理,每月统筹基金支付不超过月均限额的三倍;处方用药可根据病情需要,最长不超过三个月。门诊特殊病相关费用(血液透析除外)及门诊特殊药品,不能在门诊慢性病中进行报销。
(二)参保人员原则上应在定点医药机构直接挂账结算门诊慢性病费用;个人在门诊慢性病认定及就医过程中存在弄虚作 假等违规情况,或者挂账结算与所申报慢性病无关的医药费用,一经查实,停止其门诊慢性病待遇,扣回相关费用。





